Splošnost
Antipsihotična zdravila - znana tudi kot nevroleptiki - so zdravila, ki se uporabljajo za zdravljenje psihoz.

Po klasifikaciji DSM-IV (Diagnostični in statistični priročnik o duševnih motnjah) psihotične motnje vključujejo:
- Shizofrenija;
- Shizofreniformna motnja;
- Shizoafektivna motnja;
- Napačna motnja;
- Kratka psihotična motnja;
- Skupna psihotična motnja;
- Psihotična motnja, ki jo povzročajo snovi (kot so na primer amfetamini, LSD, kokain itd.);
- Psihotična motnja zaradi splošnega zdravstvenega stanja;
- Psihotična motnja, ki ni drugače določena.
Na splošno imajo antipsihotiki pomirjujoč in antihalucinacijski učinek ter stabilizirajo razpoloženje pri bolnikih s psihozo.
Zaradi stranskih učinkov, tudi resnih, ki jih lahko povzročijo antipsihotiki, pa bi morala biti njihova uporaba omejena le na zdravljenje zelo resnih psihotičnih motenj, kot je na primer shizofrenija.
Shizofrenija
Shizofrenija je psihiatrična bolezen, ki moti posameznikovo sposobnost komuniciranja, presojanja, skladnega razmišljanja, obvladovanja čustvene sfere in ločevanja resničnega od tistega, kar ni.
Za to patologijo sta značilni predvsem dve vrsti simptomov:
- Produktivni simptomi (ali pozitivni), so ti simptomi povezani s skupnim pojmom norosti in so blodnje (preganjanje, veličina ali branje misli), halucinacije (zlasti slušni, tako imenovani "glasovi"), motnje mišljenja in vedenja bizarne;
- Negativni simptomipogosto zamenjati z namernim socialnim umikom ali s prostovoljnim pomanjkanjem odgovornosti do drugih. Takšni simptomi vključujejo čustveno izravnavo, izgubo vitalnega zagona in revščino tako kvalitativnega kot kvantitativnega razmišljanja.
Vzroki za shizofrenijo niso povsem jasni, vendar se zdi, da gre za okoljske dejavnike in genetsko komponento.
V poskusu razlage vzroka za nastanek te patologije so bile oblikovane različne nevrokemične hipoteze, nekatere od njih bodo v nadaljevanju na kratko prikazane.
Dopaminergična hipoteza
V skladu s to hipotezo je shizofrenija posledica povečanja dopaminskega signala ali "hiperaktivacije post-sinaptičnih dopaminskih receptorjev tipa D2 v možganih.
To hipotezo podpirajo naslednja dejstva:
- Levodopa (zdravilo, ki se uporablja pri zdravljenju Parkinsonove bolezni in tudi predhodnik dopamina), če ga dajemo bolnikom s shizofrenijo, poslabša njihove simptome in - hkrati - lahko pri bolnikih s parkinsonijo povzroči halucinacije;
- Zdravila, ki zavirajo sintezo dopamina, okrepijo delovanje antipsihotikov;
- Pri shizofrenih bolnikih so na določenih področjih možganov ugotovili povišane ravni dopamina in povečali število receptorjev D2 v limbičnih in striatnih predelih možganov.
Glutamatergična hipoteza
V skladu s to hipotezo je shizofrenija posledica pomanjkanja glutamata, aminokisline, ki igra vlogo vznemirljivega nevrotransmiterja v centralnem živčnem sistemu.
Serotonergična hipoteza
V skladu s to hipotezo je shizofrenija posledica pomanjkanja serotonina. Ta teorija je v skladu z dopaminergično hipotezo: pravzaprav je serotonin negativni modulator dopaminergičnih poti in - pomanjkanje le -tega - lahko povzroči prekomerno aktivacijo le -teh.
Dopaminergična hipoteza - čeprav ne zadošča za razlago vzrokov za shizofrenijo - je vsekakor zelo akreditirana, saj praktično vsi antipsihotiki delujejo antagonistično na dopaminske receptorje.
S prihodom novih antipsihotikov (atipičnih antipsihotikov), ki imajo afiniteto tudi do drugih vrst receptorjev - pa tudi do receptorjev dopamina - se razvijajo alternativne hipoteze o možnem vzroku shizofrenije.
Razvoj antipsihotikov
Prvo antipsihotično zdravilo - klorpromazin - je leta 1950 sintetiziral kemik Paul Charpentier v poskusu sinteze analogov promethazina, fenotiazina z nevroleptično in antihistaminsko aktivnostjo.
Kasneje so francoski kirurg Laborit in njegovi sodelavci odkrili sposobnost tega zdravila, da poveča učinke anestezije. Ugotovili so, da klorpromazin sam po sebi ne povzroča izgube zavesti, ampak daje prednost nagnjenosti k spanju in izrazitemu nezainteresiranosti za "okoliško okolje".
Leta 1952 sta psihiatra Delay in Deniker domnevala, da klorpromazin ni le sredstvo, ki lahko zdravi simptome vznemirjenosti in tesnobe, ampak ima lahko tudi terapevtski učinek pri zdravljenju psihoze.
Od takrat se je začel razvoj prvega razreda antipsihotikov, fenotiazinov.
Konec petdesetih let je bil sintetiziran še en antipsihotik, ki se uporablja še danes in spada v razred butirofenonov, haloperidol.
Haloperidol so po naključju odkrili raziskovalec Paul Janssen in njegovi sodelavci v poskusu pridobivanja analogov zdravil meperidina (opioidnega analgetika) s povečano analgetično aktivnostjo. Spremembe molekule meperidina so privedle do razvoja analoga, ki je imel tako povečan analgetik aktivnost, ki pa je imela hkrati antipsihotične učinke kot klorpromazin.
Janssen in njegovi sodelavci so razumeli, da lahko z ustreznimi strukturnimi spremembami v molekuli pridobljenega analoga odpravijo analgetično delovanje v korist nevroleptične aktivnosti, po teh spremembah pa je bil končno pridobljen haloperidol. To zdravilo je bilo v Evropi prodano od leta 1958, v ZDA pa od leta 1967.
Razredi antipsihotikov
Kot je navedeno zgoraj, je bil prvi razred antipsihotičnih zdravil, ki so jih razvili, fenotiazini, sledi razred butirofenonov.
Nato so se raziskave na tem področju nadaljevale in omogočile sintezo novih razredov zdravil, vse do odkritja najnovejših atipičnih antipsihotikov.
Fenotiazini
V resnici izraz fenotiazini označuje skupino molekul, ki imajo tako antipsihotično kot antihistaminsko delovanje. V tem primeru bodo upoštevani samo fenotiazini z antipsihotičnimi lastnostmi.
Nevroleptični fenotiazini so tipična antipsihotična zdravila, ki delujejo tako, da antagonizirajo dopaminske receptorje D2. The klorpromazin, perfenazin, tioridazin, flufenazin, prochlorperazine, perfenazin in "acetofenzain.
Poleg nevroleptičnih lastnosti se fenotiazini ponašajo tudi z antiemetičnimi (tj.
Butirofenoni
Butirofeni delujejo tako, da antagonizirajo dopaminske receptorje D2 in imajo tudi določeno afiniteto do receptorjev serotonina 5-HT2. Butirofenoni se poleg antipsihotičnih ponašajo tudi z antiemetičnimi lastnostmi.
Spadajo v ta razred l "haloperidol, droperidol, trifluperidol in to spiperon.
Derivati benzamida
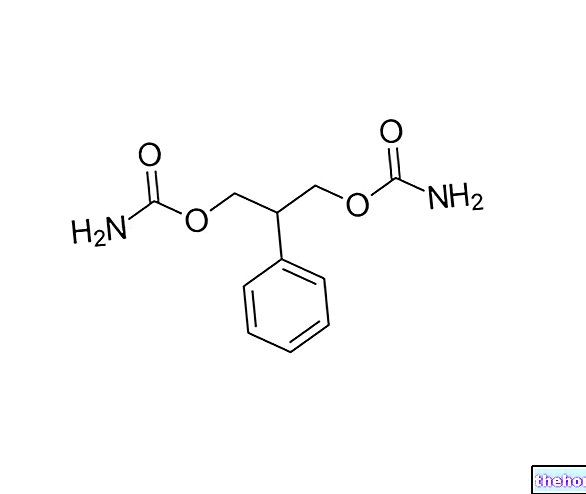
V to kategorijo spada sulpirid, atipično antipsihotično zdravilo. Deluje tako, da antagonizira dopaminske receptorje D2. Sulpirid - tako kot vsi atipični antipsihotiki - povzroča manjše ekstrapiramidne stranske učinke.
Derivati benzazepina
Ta zdravila spadajo v skupino atipičnih antipsihotikov in imajo zato manjšo "pojavnost ekstrapiramidnih stranskih učinkov kot tipični antipsihotiki".
Delujejo tako, da antagonizirajo receptorje dopamina D2 in serotonina 5-HT2.
Spadajo v to kategorijo zdravil klozapin, L "olanzapin, kvetiapin in loksapin.
Drugi netipični antipsihotiki
Drugi netipični antipsihotiki, ki se še vedno uporabljajo v terapiji, so risperidon in "aripiprazol.
Stranski učinki
Neželeni učinki, ki jih povzročajo antipsihotiki, so posledica dejstva, da imajo ta zdravila poleg antagonizacije dopaminskih in serotoninskih receptorjev tudi antagonistični učinek na druge receptorske sisteme centralnega živčnega sistema, kot so adrenergični, histaminergični ali holinergični sistem.
Nekateri neželeni učinki, ki jih lahko povzročijo antipsihotiki, so:
- Pomirjevanje;
- Hipotenzija;
- Prebavne motnje;
- Težave z očmi in vidom;
- Motnje mehurja;
- Spolne motnje.
Ekstrapiramidne učinke povzročajo predvsem tipični antipsihotiki, medtem ko imajo atipični antipsihotiki "manjšo pojavnost teh učinkov (vendar niso popolnoma brez njih)".
Ekstrapiramidni učinki se imenujejo tudi "Parkinsonovi učinki", ker spominjajo na simptome, ki se pojavijo pri posameznikih s Parkinsonovo boleznijo.
Te učinke povzroča antagonizem antipsihotikov proti dopaminskim receptorjem D2, ki jih najdemo v nigrostriatalnih predelih možganov.
Ekstrapiramidni simptomi vključujejo:
- Distonija;
- Akatizija (nezmožnost mirnega sedenja);
- Nehoteno gibanje;
- Bradikinezija;
- Togost mišic;
- Tresenje
- Mešana hoja.
Končno lahko antipsihotiki povzročijo pojav posebne motnje, znane kot nevroleptični maligni sindrom. Ta sindrom je nevrološka motnja, za katero so značilni:
- Vročina;
- Dehidracija;
- Togost mišic;
- Akinezija;
- Potenje;
- Tahikardija;
- Aritmija;
- Spremembe stanja zavesti, ki lahko napredujejo v stupor in komo.
Če se pojavijo ti simptomi, morate takoj prenehati jemati zdravilo in se takoj obrniti na zdravnika.