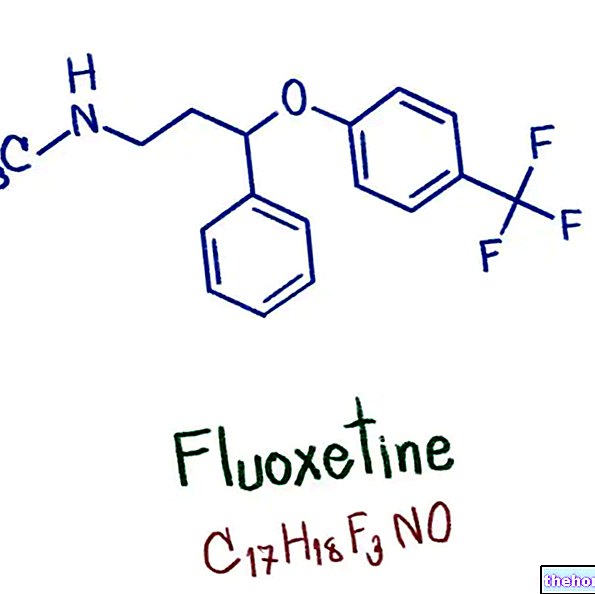
Vaginitis je vnetje nožnice. Na kratko vas spomnim, da je nožnica ženski spolni organ, ki povezuje maternični vrat z vulvo. Če se vrnemo k vaginitisu, je v mnogih primerih ta vnetni proces posledica oslabitve vaginalne sluznice. Zaradi te šibkosti je nožnica bolj občutljiva na infekcijske napade. Pojavijo se simptomi, kot so lokalna bolečina, srbenje in draženje, pogosto povezani z izcedekom iz nožnice.
Po pričakovanjih so lahko vzroki za vaginitis različni. Dogodek, ki je odgovoren za vnetni proces, je pravzaprav lahko predstavljen z okužbami, pa tudi z draženjem, hormonskimi spremembami ali travmo. Poglejmo zdaj podrobneje vse te možne vzroke, od tistih nalezljive narave. Pogosto pri izvoru pri vaginitisu pride do spremembe ravnovesja in kislosti vaginalnega okolja; povečanje lokalnega pH in sprememba mikrobne flore olajšajo okužbe. V praksi prevzamejo mikroorganizme, ki jih običajno nadzorujejo laktobacili (to so dobre bakterije, ki naseljujejo vagino) .Od okužbe so lahko zlasti glive, npr Candida albicansali bakterije, na primer Gardnerella vaginalisali celo praživali, na primer Trichomonas vaginalis. Mnogi povzročitelji vaginitisa so odgovorni tudi za spolno prenosljive bolezni, zato se prenašajo s spolnim odnosom. Na primer, vaginitis je lahko simptom gonoreje ali klamidije. Redkeje so vpleteni virusni povzročitelji, kot je Herpes simplex. Vaginitisa pa ne povzročajo le povzročitelji bolezni. Spremembe vaginalnega okolja so pravzaprav lahko povezane tudi s sistemskimi boleznimi, kot je sladkorna bolezen, ali s podaljšano uporabo nekaterih zdravil, kot so antibiotiki in kortikosteroidi. Če pogledamo dražilne vzroke, lahko celo nekateri kemični ali fizični dražljaji povzročijo draženje vaginalne sluznice. Med kemikalijami, ki lahko povečajo tveganje za vaginitis (ali celo povzročijo alergijski vaginitis), so detergenti, parfumi, kondomi in spermicidi. Med fizičnimi vzroki pa lahko vaginitis povzročijo odrgnine, dolgotrajni mehanski dražljaji, porod ali drgnjenje zaradi oblačil, ki so pretesna ali ne dihajo. Tudi med fizičnimi vzroki je lahko vaginitis posledica prisotnosti tujka v nožnici. Navajamo, da tuje telo pomeni kondom ali tampon, ki je predolgo zadržan v nožnici. Poleg nalezljivih, dražilnih in travmatičnih vzrokov, ki smo jih pravkar videli, so hormonske spremembe tudi predisponirajoči dejavnik za vaginitis. Po menopavzi lahko dejansko pride do atrofičnega vaginitisa, ki ga povzroči padec estrogena. Zaradi tega je atrofični vaginitis znan tudi kot klimakterični ali senilni vaginitis. Ne glede na menopavzo se lahko hormonske spremembe pojavijo tudi ob drugih priložnostih, na primer po porodu ali med dojenjem ali po kirurški odstranitvi jajčnikov. V vseh teh primerih se tveganje za atrofični vaginitis poveča.
Kar zadeva simptome, se vaginitis na splošno kaže s srbenjem, pekočimi občutki in draženjem nožnice ali vulve. Te simptome pogosto spremljajo bolečine pri uriniranju ali bolečine med spolnim odnosom. Poleg tega se lahko v prisotnosti vaginitisa pojavijo majhne krvavitve zunaj menstruacije in izcedek iz nožnice. Videz in količina izcedka iz nožnice sta odvisna od vzroka okužbe. Na primer, pri bakterijskih okužbah se običajno ukvarjamo s sivkasto obarvanimi in smrdljivimi izločki. Candida vaginitis pa po navadi povzroča značilen belkast izcedek iz nožnice s sirastim videzom. Končno barva izcedka iz nožnice običajno postane zelenkasta pri okužbi s Trichomonas. Ne le glede na izcedek, ampak na splošno je treba vedno upoštevati, da simptomi vaginitisa, možni zapleti pa se razlikujejo glede na povzročitelja vnetja. Atrofični vaginitis na primer vključuje tudi pojav vaginalne suhosti in redčenje sluznice vagine. Pojavljajo pa se tudi druge oblike vaginitisa, skoraj asimptomatsko.
Diagnoza vaginitisa se postavi na podlagi simptomov in znakov, ki so se pojavili med ginekološkim pregledom, med katerim se pregleda vaginalna sluznica in maternični vrat. Za določitev vzroka, ki je odgovoren za vaginitis, lahko vzamemo vzorce izcedka iz nožnice, da z mikroskopskim ali kulturnim pregledom ugotovimo odgovornega patogena. Za pridobitev teh vzorcev se opravijo vaginalni brisi; v praksi se zbiranje vaginalnega izločka izvede skozi dolgo in tanko bombažno palico, vstavljeno v nožnico.
V primeru bakterijskega vaginitisa zdravljenje vključuje lokalno ali splošno dajanje antibiotikov. Metronidazol in tinidazol se uporabljata predvsem za peroralno ali lokalno uporabo nekaj dni. V primeru glivičnih okužb, tako kot v primeru kandide, se namesto tega uporabljajo protiglivične kreme, vaginalni svečniki ali protiglivična zdravila, ki jih je treba jemati peroralno. Ker so nekatere okužbe, ki so odgovorne za vaginitis, spolno prenosljive, mora v teh primerih partner opraviti tudi zdravljenje, tudi če nima simptomov. Kar se tiče atrofičnega vaginitisa, je v teh primerih lahko indicirana uporaba vaginalnega maziva. ki pomaga pri lajšanju draženja in bolečine med spolnim odnosom. Poleg tega se lahko za zvišanje ravni estrogena priporoči lokalna uporaba hormonov. Nazadnje, pri vaginitisu, ki ga povzroča alergijska reakcija, je lahko poleg suspenzije snovi, ki je povzročila draženje, indicirana tudi uporaba kortizona in antihistaminikov.
Pri zdravljenju vaginitisa je priporočljivo povezati nekaj koristnih vedenj, da preprečimo in se izognemo kasnejšim okužbam ali draženjem na ravni vagine. Najprej se je treba spomniti, da lahko uporaba kondoma prepreči nekatere nalezljive procese, ki se lahko prenašajo spolno. Temelj vsakega zdravljenja je tudi ustrezna intimna higiena. Vendar uporaba intimnih detergentov ne sme biti pretirana; poleg tega je treba dati prednost predvsem detergentom brez parfumov, konzervansov in barvil. Še eno dobro pravilo je, da izberete spodnje perilo za oblačila, ki zagotavlja pravo potenje in ne dražijo genitalnega področja. Zato se je treba izogibati sintetičnim materialom in dati prednost bombažu. Pred zaključkom se je treba spomniti, da lahko nalezljiv vaginitis, ki se ne zdravi ustrezno, postane kroničen. Poleg tega, če se okužba razširi na maternico, jajcevodov in jajčnikov, lahko ogrozi prihodnjo plodnost ženske.




.jpg)