Vzroki in razvrstitev
Noben od simptomov, opisanih v uvodnem članku, ni specifičen za določeno vrsto glomerulonefritisa; za natančno diagnozo je potrebna biopsija ledvic.
Glomerulonefritis zelo pogosto prepozna avtoimunsko genezo, ki jo pogosto povzroči nalezljiva bolezen. Etiološki mehanizmi so zapleteni in še niso popolnoma razumljeni; ključni element patogenetskega procesa pa je bil odkrit v nenormalnem ali pretiranem odzivu sistema protiteles, ki lahko neposredno ali posredno povzroči poškodbe komponent ledvičnega glomerula.
Naslednje predpostavlja temeljito razumevanje anatomije in fiziologije ledvičnega glomerula.
Primarni glomerulonefritis s prevladujočim nefritičnim sindromom so:
- Akutni postinfekcijski glomerulonefritis: povzročitelj streptokokov skupine B B-hemolitikov ali drugih bakterijskih ali protozojskih povzročiteljev. Na splošno se začne z dokaj akutno klinično sliko
- Hitro napredujoči glomerulonefritis (GNRP): za katerega je značilno hitro in progresivno povečanje vrednosti kreatinina v plazmi, izraz hitrega (nekaj dni) poslabšanja delovanja ledvic. Glede na etiologijo je razdeljen v tri podskupine:
- GNRP z protitelesi proti bazični membrani
- GNRP iz imunskih kompleksov
- Paucijev imunski GNRP
- Glomerulonefritis z mesangialnimi usedlinami IgA (Bergerjeva bolezen ali bolezen): je najpogostejša oblika primarnega glomerulonefritisa, za katero so pogosto značilne arterijska hipertenzija in patološke spremembe ravni urina. Mesangialne usedline IgA so cenjene na glomerularni ravni, v odsotnosti sistemskih bolezni jeter ali prizadetosti spodnjih sečil. Približno 30% bolnikov z leti razvije "končno odpoved ledvic"
Pogosto se pojavi kot posledica sistemskih bolezni, kot so SLE, Schonlein-Henoch purpura, Goodpasturejev sindrom. Za preprečitev slabega izida sta potrebna takojšnja diagnoza in takojšnje zdravljenje.
Primarni glomerulonefritis s prevladujočim nefrotskim sindromom so:
- Glomerulonefritis z minimalnimi lezijami: povzroči velike izgube albumina; glomerularne spremembe so minimalne in jih je mogoče zaznati le z elektronsko mikroskopijo, ki ogrožajo prepustnost, ne pa tudi zmogljivosti filtriranja
- Fokalni ali segmentni glomerulonefritis: izraz "žariščni" izhaja iz omejenega števila glomerulov, prizadetih zaradi sklerotičnih lezij, ki običajno prizadenejo glomerule jukstamedularnega območja ledvične skorje; pogosteje pri otrocih kot pri odraslih
- Membranozni glomerulonefritis: sprožijo ga imunski kompleksi, za katere je poleg nefrotičnega sindroma pogosto značilno odlaganje beljakovinskega materiala na epitelijski strani bazalne membrane, kar povzroči odebelitev stene fenestriranih glomerularnih kapilar z nastanek ekstrofleksije bazalne membrane (konice), ki se insinuirajo med usedlinami pod epitelijskimi celicami
- Membrano-proliferativni glomerulonefritis (mesangio-kapilarni): za katerega je značilno "odebelitev bazalne membrane zaradi proliferacije mezangialnih celic. Bolezen se pogosto začne pred tridesetim letom" in ima običajno počasen in progresiven potek; pozna diagnoza žal ne pomaga pri zdravljenju: če se odkrije, ko sta že prisotna hipertenzija in ledvična insuficienca, je napoved neugodna
Poglejmo zdaj nekaj primerov številnih vzrokov, ki so odgovorni za različne oblike glomerulonefritisa.
Nalezljivi procesi
- Post-streptokokni glomerulonefritis: v preteklosti je bil klasični potek glomerulonefritisa opisan kot nenaden pojav edema, arterijske hipertenzije in sprememb v sečni sliki, približno 10-14 dni po "streptokokni okužbi zgornjih dihal. Trenutno smo vedeti, da je post-streptokokni glomerulo-nefritis le ena od možnih oblik predstavitve.
Kot je bilo pričakovano, se lahko po streptokoknem glomerulonefritisu v tednu ali dveh razvije "streptokokna okužba grla ali redko" kožna okužba (erispela, impetigo).Etiološki povzročitelj je hemolitični streptokok skupine A (Streptococcus pyogenes). Prekomerna proizvodnja protiteles proti bakteriji lahko povzroči, da nekatera od teh potujejo v ledvične glomerule in jih napadajo (imunsko posredovana poškodba). Simptomi poststreptokoknega glomerulonefritisa vključujejo otekanje, oligurijo (zmanjšano izločanje urina) in hematurijo. moškega spola (razmerje M / Ž 2/1) in prizadene predvsem otroke med 3. in 10. letom starosti, ki imajo v vsakem primeru - v primerjavi z odraslimi - večjo sposobnost hitrega in spontanega celjenja. V industrializiranih državah je "zdravje oskrba zagotavlja popolno okrevanje velike večine pediatričnih bolnikov (smrtnost pod 1%), medtem ko lahko pri imunsko oslabljenih in izčrpanih starejših smrtnost doseže 20%. Pri nekaterih bolnikih se pojavi kronični glomerulonefritis: tudi če so bolniki navidezno zdrav, analiza urina kaže znake hematurije, proteinurije in cilindrurije, na žalost pa Z leti se lahko delovanje ledvic postopoma poslabša do uremije. - Bakterijski endokarditis: V nekaterih okoliščinah lahko bakterije vdrejo v krvni obtok in se od tam potisnejo v srce, kjer povzročijo okužbe srčnih zaklopk, znane kot endokarditis. Obsežni podatki kažejo, da obstaja pogosta povezava med endokarditisom in glomerulonefritisom, čeprav to razmerje s patofiziološkega vidika še ni jasno.
- Virusne okužbe: nekatere bolezni, ki jih povzročajo virusi, najprej AIDS in hepatitis B in C, lahko spodbujajo nastanek glomerulonefritisa
- Med visoko etiološkimi povzročitelji, ki so vpleteni v nastanek akutnega endokarditisa, se spomnimo pnevmokokov, virusov noric, parazitov malarije in koksahije.
Avtoimunske bolezni
- SLE (sistemski eritematozni lupus): je avtoimunska kronična vnetna bolezen, pri kateri se vnetni proces lahko razširi na različna telesna mesta, kot so koža, sklepi, krvne celice, srce, pljuča in natančno ledvice.
- Goodpasturejev sindrom: redka imunološka pljučna bolezen, ki se s kliničnega vidika kaže na podoben način kot pljučnica; Goodpasturejev sindrom povzroča pljučne krvavitve in glomerulonefritis
- Glomerulonefritis z mezangialnimi usedlinami IgA. Avtoimunske bolezni, za katere so značilne ponavljajoče se epizode hematurije; z neposrednim usmerjanjem na ledvice s protitelesi IgA je najpogostejši vzrok glomerulonefritisa. Njegov napredek je lahko zelo počasen in asimptomatičen, vendar neizprosen: približno 30% bolnikov z leti razvije "terminalno odpoved ledvic".
Vaskulitis
- Poliarteritis: Ta oblika vaskulitisa prizadene majhne in srednje velike krvne žile, ki oskrbujejo različne telesne organe, kot so srce, ledvice in črevesje.
- Wegnerjeva granulomatoza: Ta oblika vaskulitisa prizadene majhne do srednje velike krvne žile pljuč, zgornjih dihalnih poti in ledvic.
Stanja, ki lahko spodbujajo celjenje glomerulov
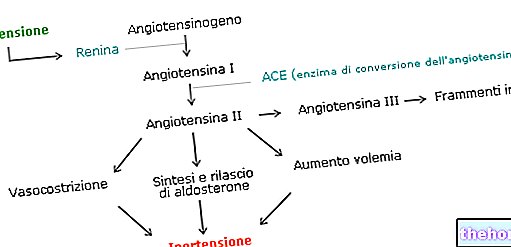
- Hipertenzija: kot smo videli, je visok krvni tlak lahko posledica poškodbe ledvic, povezane z glomerulonefritisom, in predisponirajočega dejavnika za njen nastanek.
- Diabetična nefropatija: zaplet, ki prizadene 30-40% ljudi s sladkorno boleznijo tipa 1 in 10-20% diabetikov tipa 2. Čeprav se bolezen zelo počasi in postopoma, pri prehodu skozi začetno fazo kompenzacije, poslabša delovanje ledvic okrevanje.
Terapija
Izbira terapije je očitno odvisna od patologije, katere posledica in izraz je glomerulonefritis. Poststreptokokni glomerulonefritis se na primer zdravi z antibiotiki, kot so penicilin, amoksicilin in eritromicin; po drugi strani pa se zdi, da v primeru glomerulonefritisa, povezanega z nefrotskim sindromom, kortikosteroidi in imunosupresivna zdravila zagotavljajo zmeren terapevtski uspeh.
Na žalost v nekaterih primerih vzroki za nastanek ledvičnega vnetnega procesa niso znani, zato se v odsotnosti dobro uveljavljene etiološke terapije sprejmejo splošna pravila:
Akutni glomerulonefritis:
- Dieta z nizko vsebnostjo natrija in beljakovinami
- Najprej počivajte v postelji
- Možna uporaba antihipertenzivnih zdravil
Kronični glomerulonefritis:
- Dieta z nizko vsebnostjo beljakovin (obravnavano), indicirana, če ledvična insuficienca traja ali je še posebej huda
- Antihipertenzivna terapija
- Vitamin D
- EPO
- Statini
- Prikazana telesna aktivnost
- Možna uporaba antihipertenzivnih zdravil







.jpg)