Stevens-Johnsonov sindrom je pogosto posledica nekaterih vrst zdravil, včasih pa lahko povzročijo okužbe ali drugi dejavniki.
Piling kože je eden od značilnih simptomov zadevnega sindroma; Bolniki, pri katerih pride do njegovega razvoja, so običajno hospitalizirani in podvrženi potrebni podporni oskrbi in zdravljenju. Če sindrom povzročajo zdravila, je treba njihov vnos takoj prekiniti.
Če je diagnoza pravočasno, je napoved na splošno dobra.
in sluznice (nekroliza), katerih posledice so lahko zelo resne.
Letna incidenca Stevens-Johnsonovega sindroma je približno 1-5 / 1.000.000, zato je to na srečo zelo redka reakcija.
Več virov obravnava Stevens-Johnsonov sindrom kot omejeno varianto toksične epidermalne nekrolize (ali Lyellov sindrom, posebno vrsto polimorfnega eritema), za katerega je značilna podobna, vendar obsežnejša in hujša simptomatologija kot pri Stevens-Johnsonovem sindromu.
Stevens-Johnsonov sindrom in toksična epidermalna nekroliza: kakšne so razlike?
Slike simptomov Stevens-Johnsonovega sindroma in toksične epidermalne nekrolize so si zelo podobne. Za oba je značilno uničenje in poznejša luščenje kože, ki pa v predmetu sindroma vpliva na omejene telesne površine (manj kot 10% celotne telesne površine); medtem ko pri strupeni epidermalni nekrolizi prizadene večje površine kože (več kot 30% telesne površine).
Vpletenost 15% do 30% površine kože se po drugi strani obravnava kot prekrivanje med Stevens-Johnsonovim sindromom in toksično epidermalno nekrolizo.
(kot sta na primer ko-trimoksazol in sulfasalazin);Drugi vzroki
Drugi možni vzroki za nastanek Stevens-Johnsonovega sindroma so:
- Okužbe virusne ali bakterijske narave (zlasti jih prenašajo Mikoplazma pneumoniae);
- Dajanje nekaterih vrst cepiv;
- Bolezen presadka proti gostitelju (ali GVHD).
Kateri ljudje so v nevarnosti za razvoj Stevens-Johnsonovega sindroma?
Tveganje za razvoj Stevens-Johnsonovega sindroma je večje:
- Pri bolnikih s HIV in aidsom;
- Pri bolnikih z okvarjenim imunskim sistemom (na primer zaradi zdravil);
- Pri bolnikih z okužbami, ki jih povzroča Pneumocystis jirovecii;
- Pri bolnikih s sistemskim eritematoznim lupusom;
- Pri bolnikih s kroničnimi revmatičnimi boleznimi;
- Pri bolnikih s Stevens-Johnsonovim sindromom v preteklosti.
Končno je bila predstavljena tudi hipoteza o obstoju določene genetske nagnjenosti k razvoju Stevens-Johnsonovega sindroma.
;
Na tej stopnji se lahko pri mnogih bolnikih pojavi tudi nepojasnjen pekoč občutek in / ali bolečina v koži.
Če Stevens-Johnsonov sindrom povzročajo zdravila, se zgornji prodromalni simptomi pojavijo v 1-3 tednih po začetku zdravljenja, simptomi spodaj opisani na koži in sluznici pa se pojavijo po 4-6 tednih od začetka istega.
Simptomi, ki vplivajo na kožo in sluznico
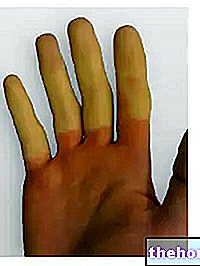
Po pojavu zgoraj omenjenih prodromalnih simptomov se pojavijo simptomi, ki vplivajo na kožo in sluznico. Začnejo se s "ploskim in rdečim izpuščajem, ki se običajno začne na obrazu, vratu in trupu, nato pa se razširi na preostali del telesa. V posebnem primeru Stevens-Johnsonovega sindroma ta izpuščaj prizadene manj kot 10% površine. telesno.
Po pojavu izpuščaja sledi nastanek mehurčkov, ki se ponavadi odlepijo v 1-3 dneh. Pretisni omoti se lahko pojavijo tudi na genitalijah, rokah, stopalih; pojavijo se na sluznicah (na primer v ustih, grlu, itd.) in lahko vključujejo celo notranje epitelije, kot so dihalne poti, sečila itd. Na oči na splošno vplivajo tudi nastanek mehurčkov in skorj: otekle, rdeče in boleče.
Poleg izrazitega luščenja kože lahko opazimo tudi izpadanje nohtov in las.
Jasno je, da v takem stanju bolnik zazna precejšnjo bolečino, ki je povezana z "enako opazno oteklino. Poleg tega lahko pri pacientu nastanejo težave z dihanjem, težave pri uriniranju, težave pri zadrževanju. odprte oči, težave pri požiranju, govorjenju, prehranjevanju in celo pitju.
Zapleti Stevens-Johnsonovega sindroma
Zapleti Stevens-Johnsonovega sindroma se pojavijo predvsem zaradi nekroze in posledičnega luščenja kože in sluznic. Pomanjkanje pregradne funkcije, ki jo običajno izvaja koža, se dejansko lahko sreča:
- Velika izguba elektrolitov in tekočin;
- Krčenje različnih vrst okužb (bakterijske, virusne, glivične itd.), Ki lahko povzročijo tudi sepso.
Drug resen zaplet je "nastanek" insuficience, ki prizadene različne organe (večorganska insuficienca).
koža, ki ima za posledico histološki pregled, čeprav to ni pogosto opravljen poseg.
Na žalost zgodnja diagnoza, ko je sindrom še v povojih in se kaže s prodromalnimi simptomi, ni vedno možna. Ker so ti simptomi precej nespecifični, bi lahko prišli do "napačne ocene" s posledično zamudo pri ugotavljanju resničnega vzroka za bolnikovo slabo počutje.
S katerimi boleznimi ne bi smeli zamenjevati Stevens-Johnsonovega sindroma?
Manifestacije in simptomi, ki jih povzroča Stevens-Johnsonov sindrom, so lahko podobni tistim, ki jih povzročajo druge bolezni kože in sluznic, s katerimi pa jih ne smemo zamenjati. Podrobneje je treba diferencialno diagnozo postaviti glede na:
- Dell "manjši in večji polimorfni eritem;
- Strupene epidermalne nekrolize ali Lyellovega sindroma, če želite;
- Sindrom toksičnega šoka;
- Eksfoliativni dermatitis;
- Pemphigus.
Če je sindrom posledica jemanja zdravil, je treba zdravljenje z zdravili takoj prekiniti.
Na žalost, čeprav obstaja nekaj zdravil, ki jih je mogoče uporabiti za preprečitev napredovanja sindroma, za Stevens-Johnsonov sindrom ni pravega zdravila. V vsakem primeru morajo bolniki, hospitalizirani zaradi zadevnega sindroma, prejeti ustrezno podporno zdravljenje.
Podporna terapija
Podporna oskrba je bistvena za preživetje pacienta. Lahko se razlikuje glede na pogoje slednjega.
- Izgubljene tekočine in elektrolite je treba dajati parenteralno. Enako velja za prehrano, če je bolnik zaradi poškodb, prijavljenih na koži in sluznicah ust, žrela itd., Ne more zagotoviti samostojno.
- Bolniki z vpletenim očesom bodo morali obiskati specialista in opraviti ciljno zdravljenje, da preprečijo ali vsaj omejijo škodo, ki jo povzroči sindrom.
- Kožne lezije, značilne za Stevens-Johnsonov sindrom, je treba zdraviti vsak dan in zdraviti enako kot opekline.
- Ob prisotnosti sekundarnih okužb je treba nadaljevati z zdravljenjem slednjih in vzpostaviti ustrezne terapije proti povzročitelju patogena (z uporabo na primer antibiotikov - če ni znano, da povzročajo zadevni sindrom - protiglivična zdravila, itd.).
Zdravila za skrajšanje trajanja Stevens-Johnsonovega sindroma
Pri poskusu ustavitve Stevens-Johnsonovega sindroma ali v vsakem primeru skrajšanja njegovega trajanja se je mogoče zateči k uporabi zdravil, kot so:
- Ciklosporin, namenjen zaviranju delovanja T -celic.
- Kortikosteroidi za sistemsko uporabo, ki blažijo delovanje imunskega sistema, hkrati pa so koristni za preprečevanje bolečin.
- IV imunoglobulini (IgEV) v velikih odmerkih; dano zgodaj. Morali bi ustaviti aktivnost protiteles in blokirati delovanje liganda receptorja FAS.
Vendar pa je uporaba teh zdravil predmet različnih mnenj zdravnikov.
Uporaba kortikosteroidov je pravzaprav povezana s povečanjem smrtnosti in lahko spodbudi nastanek okužb ali prikrije možno sepso; čeprav so takšna zdravila pokazala nekaj učinkovitosti pri izboljšanju očesnih lezij.
Podobno, čeprav dajanje IgEV omogoča dobre začetne rezultate, so glede na klinična preskušanja in retrospektivne analize pridobljeni končni rezultati nasprotujoči. Pravzaprav so iz teh poskusov in analiz izšli, da je IgEV lahko ne samo neučinkovit, ampak potencialno povezan s povečanjem smrtnosti.
Druga zdravljenja
V nekaterih primerih se lahko izvede tudi plazmafereza, da se odstranijo ostanki reaktivnih presnovkov zdravil in protiteles, ki bi lahko bili sprožilni vzrok za Stevens-Johnsonov sindrom.
Vsekakor bo najprimernejše zdravljenje za vsakega bolnika določil zdravnik na podlagi njegovega stanja in na podlagi stopnje, v kateri je Stevens-Johnsonov sindrom, ko je diagnosticiran.








.jpg)
.jpg)